יש כבר הרבה דיון לגבי אילו סוגים של דיכאון קיים
הסיווג של דיכאון (מה סוגים של דיכאון קיימים) הוא נושא שנוי במחלוקת שגרם ויכוחים רבים בין פסיכיאטרים. אם ישנם סוגים שונים של דיכאון ואז הם עשויים להיות סיבות ותוצאות שונות, מגיבים לטיפולים שונים.
מחלוקת מתעוררת בגלל אבחנות הם פשוט המבוססות על הנוכחות של מסוימים, מוגדר באופן שרירותי, סימפטומים.
עדיין אין בדיקה אבחנתית לדיכאון, כגון בדיקת דם או סריקה, אשר מסוגל לאשר אם למישהו יש את המחלה.
זה חוסר אבחנה אובייקטיבית 'Gold Standard "כלומר הרופאים אינם יודעים בוודאות אם אשכולות של סימפטומים הם משתמשים לאבחון תקפים, או אפילו אם הם מתמודדים עם מחלות אחד או יותר שיש להם את אותו סימפטום מרכזי של מצב רוח ירוד.
בעיה נוספת היא כי פסיכיאטרים שונים המשמשים קריטריונים שונים בעבר כדי לאבחן דיכאון. חלק ניכר מן הבלבול שנוצר כבר קוצץ על ידי כניסתו של סטים להכרה הבינלאומית של קריטריונים לאבחון, כגון מדריך דיאגנוסטי וסטטיסטי (DSM) הסיווג הבינלאומי של מחלות (ICD).
קריטריונים אלה הובילו אחידות רבה יותר של הגישה לאבחון ומיון של מחלות דיכאון. עם זאת, הקריטריונים וכיתות של דיכאון מתעדכנים כל הזמן עם כל גרסה חדשה של DSM ו ICD, ויש ממשיך להיות חילוקי דעות בין פסיכיאטרים מסוימים.
בעבר החזיק בדעות של סוגים שונים של דיכאון
במהלך השנים, מספר הרשויות ניסו חלוקה משנית "ישר קדימה" דיכאון (לא כולל מחלות כגון דיכאון אחרי לידה ו הפרעה רגשית עונתית ) על הבסיס של סיבת המחלה ואת הסוג של תסמינים.
אלו כוללים:
- אנדוגני לעומת דיכאון תגובתי
- פסיכוטי לעומת דיכאון נוירוטי
- גדול לעומת דיכאון מינורי.
אנדוגני לעומת דיכאון תגובתי
אנדוגני לעומת סיווג תגובתי היה מבוסס על רעיונות לגבי סיבת המחלה הדיכאונית.
דיכאון אנדוגני
- "אנדוגני" (מתרחש מתוך) משתמע אין סיבה נראית לעין עבור הדיכאון.
- זה היה האמין כי סוג זה של דיכאון היה סיכוי גבוה יותר להיות עבר על ילדים בשל מרכיב גנטי גדול יותר מאשר דיכאון תגובתי.
- צורה זו של דיכאון נחשבה מאופיין בשיעור גבוה של סימפטומים ביולוגיים (הפרעות שינה ותיאבון, ריכוז עניי זיכרון, אובדן העניין במין).
- הרשויות היו שחשבו צורה זו של דיכאון הייתה יגיב בצורה הטובה ביותר כדי טיפולים נגד דיכאון.
דיכאון תגובתי
- 'תגובתי' השתמע הדיכאון נבע קצת מתח המתרחש בחייו של הסובל.
- הסיכון של סוג זה של הדכאון המופיעים האמין יש יותר לעשות עם חומרת מדגיש חיים מאשר גורמים בירושה.
- תסמינים נחשבו להתאפיין דאגה וחרדה, עם בעיות להגיע למקום לישון ולא להתעורר מוקדם בבוקר (כמו דיכאון אנדוגני).
- במקור נטען כי בחולים עם דיכאון תגובתי היו פחות צפויים להגיב תרופות נוגדות דיכאון.
Psychotic לעומת דיכאון נוירוטי
בידול זה מרוכז על ההנחה כי חולים עם דיכאון יכולים להיות מחולקים לשתי קבוצות על בסיס התסמינים שלהם.
סיווג זה כמעט בדיוק תאם את אנדוגני לעומת הסיווג תגובתי, עם קבוצת "פסיכוטי" להיות דומה לקבוצת 'אנדוגני'.
השימוש במונח "פסיכוטי" הוא מבלבל מאוד, שכן הוא בדרך כלל מתייחס לנוכחות של סימפטומים מסוימים (הזיות ומחשבות שווא) כי לא היו בהכרח נוכח 'בדיכאון פסיכוטי "כהגדרתו סיווג זה.
סרן לעומת דיכאון מינורי
זה מאוד מצער שימוש בטרמינולוגיה גם בעקבות 'אנדוגני לעומת תגובתי' סיווג.
השימוש במונח 'הקטין' הוא לא רק גנאי, אבל זה גם מעודד חוסר בטיפול בחולים עם מה שמכונה "דיכאון קל '.
המונח 'הגדול' הוא גם מבלבל, שכן הוא אינו בהכרח מחלה 'חמורה'.
סיבות מדוע סוגים אלה לא יתקבלו עוד
- חולים הסובלים מדיכאון אנדוגני הם כפי הנראה סבל אירוע מלחיץ לפני תחילת מחלתם כמו אלה הסובלים מדיכאון תגובתי.
- דיכאון תגובתי הוא כפי הנראה לעבור בתורשה כמו דיכאון אנדוגני.
- חולים לא ניתן להפריד לקטגוריות שונות על בסיס סימפטומים: חולים עם תסמינים ביולוגיים הם גם סבירים מאוד להיות מודאגים.
- דיכאון תגובתי מגיב לתרופות באותה מידה כמו גם דיכאון אנדוגני.
למרות התצוגות האחרונות יותר והממצאים החדשים, זה עדיין האמין כי:
- עבור כל אדם ייתכנו בדרגות שונות של סיכון בירושה לדיכאון וחומרת מדגיש החיים שהביאו למחלה. חשוב לשקול גם גורמים חברתיים וסביבתיים וגנטיקה כשמנסים להבין מדוע אדם פיתחו דיכאון בנקודת זמן מסוימת. גורמים אלה יכולים להשפיע על טיפול, אבל רק במידה מוגבלת. לדוגמא, אם אדם פתח דיכאון עקב המון לחצים, מן ראוי היה כדי לעזור להם לטפל אלה. כמו כן מן ראוי לטפל בדיכאון באמצעות תרופות או טיפול לדבר.
- אנשים שונים יש סימפטומים שונים, עם פחות או יותר סימפטומים ביולוגיים, ופחות או יותר סימפטומים של חרדה. מיני השנייה המחלה להגיב תרופות נוגדות דיכאון, אם כי יש ראיות כי תומכות בשימוש של סוגים מסוימים של תרופות נוגדות דיכאון לטיפול בדיכאון עם תסמיני חרדה ניכרים, למשל מעכבי reputake סרוטונין (SSRI).
סוגים מקובלים כיום של דיכאון
יסודי לעומת דיכאון משני
הבחנה זו מבוססת על הגורם המוצע של המחלה דיכאונית אצל אדם.
- ראשוני: הדיכאון הוא לא כתוצאה מכל סיבה רפואית או פסיכולוגית אחרת.
- משני: הדיכאון נגרם על ידי מצב רפואי (כגון הפרעה של בלוטת התריס) או מחלה פסיכיאטרית (למשל סכיזופרניה ).
מעט מאוד עדויות מראות כי אלה "סוגים" של דיכאון הם באמת שונים.
עם זאת, סיווג זה עוזר למשוך תשומת לב לכל גורמים בסיסיים אפשריים של הדיכאון. הגורמים האלה אז צריכים בטיפול בזכות עצמם אם הדיכאון הוא לשפר.
חד-קוטבי לעומת דיכאון דו קוטבי
סיווג זה מבוסס על מהלך המחלה כי חוויות אישיות.
- אם מטופל יש רק פעם חווה אפיזודות של דיכאון, הם מתוארים כבעלי הפרעה אפקטיבית חד קוטבית (מחלה דיכאונית חוזרת).
- אם לחולה יש לפחות אפיזודה אחת של מצב רוח מרומם (מאניה) וכן פרקים של דיכאון, הם מתוארים כסובלים מהפרעה אפקטיבית דו-קוטבית (מאניה דיפרסיה). עם כמה לחוות אפיזודות של מאניה בלבד. הם גם מכונים הסובלים מהפרעה אפקטיבית דו-קוטבית.
חד קוטבי לעומת הבחנה דו קוטבית חשוב כי מספר הבדלים בין שתי המחלות קיימים.
- שני ההפרעות יכולות לעבור בתורשה, אבל זה סיכוי גבוה יותר להיות המקרה עם הפרעה דו קוטבית. הילדים של הורי הפרעה חד קוטביים יש סיכון מוגבר של סוג זה של דיכאון. עם זאת, הילדים של אנשים עם הפרעה דו קוטבית יש סיכון מוגבר של שניהם, המציע את שתי ההפרעות קשורות.
- הפרעה דו קוטבית נוטה להתחיל מוקדם יותר בחיים מאשר הפרעה חד קוטבי, לעתים קרובות החל בשנות ה -20 המוקדמות ולא בטווח הגיל 30 עד 40 שנה.
- חולים עם הפרעה דו-קוטבית נוטים להיות בעלי אפיזודות תכופות יותר של המחלה מאשר חולים עם דיכאון חד קוטבי, אם כי פרקים אלה נוטים להיות קצרים יותר.
- הפרעה דו קוטבית לפעמים יכולה להחמיר תרופות נוגדות דיכאון, אשר עלול להאיץ אפיזודה מאונייה (גבוהה רוח) ולהוביל אפיזודות תכופות יותר של מחלה. מייצבי מצב רוח, כגון ליתיום, ו פרכוסים כמה הם עמוד התווך של הטיפול בחולים הפרעה דו קוטבית.
מחל דיכאון לעומת תסמיני דיכאון
כולם יכולים להיות במצב רוח נמוך מעת לעת, אבל הפעם זה שונה מן סובל ממחלה דיכאונית.
מחלה דיכאון מאובחנת כאשר לאדם יש מספר סימפטומים דיכאוניים עקבי על פני כמה שבועות או יותר.
על פי הקריטריונים האבחנתיים של DSM ו ICD, מחל דיכאון קיימת אם אדם סובל ממספר מסוים של סימפטומים שצוינו.
אבל מה על אדם שיש לו כמה סימפטומים דיכאוניים, אבל יש לא מספיק כדי למלא את הקריטריונים לאבחון מחלה דיכאון?
ישנן מספר אפשרויות:
- האדם לא יכול להיות סובל ממחלה דיכאונית
- האדם עלול להיות סובל ממחלה דיכאונית יש דפוס שונה במקצת של סימפטומים, אשר אינו מתאים עם רשימה מוגדרת באופן שרירותי של סימפטומים המוגדרים הקריטריונים
- האדם עלול להיות סובל צורה מתונה יותר של מחלה דיכאונית
- האדם יכול להיות בשלבים המוקדמים של המחלה דיכאון לאורך זמן לפתח יותר סימפטומים ולכן למלא את הקריטריונים לאבחון.
אפשרויות אלה משפיעות על אופן שבו אדם עם סימפטומים דיכאוניים, אך אינו ממלא את קריטריוני מחלה דיכאונית, ויוכל לטפל:
- אם הסימפטומים היו נוכחים פחות משבועיים, מעבר לחוות קצת תמיכה כללית ואולי ייעוץ, תרופות נוגדות דיכאון נוטים שלא להשתמש
- עם זאת, אם הסימפטומים הם קשים היו נוכחים במשך יותר משבועיים, רופא יהיה סיכוי גבוה יותר רושמים תרופות נוגדות דיכאון
- ההתקדמות של אנשים עם תסמיני דיכאון צריך להיות במעקב, שכן הם עלולים להמשיך לפתח מחלה דיכאונית במלוא מובן המילה כי ידרוש טיפול בבירור.
דיסתימיה (דיכאון מתון כרוני) לעומת מחלה דיכאונית
הבחנה זו מבוססת על החומרה ומספר הסימפטומים, ואת משך המחלה.
דיסתימיה מוגדר על ידי נוכחות של תסמיני דיכאון במשך שנתיים לפחות.
אבחנה של דיסתימיה ולא מחלה דיכאונית נעשית מהסיבות הבאות:
- גם אין מספיק סימפטומים בהווה למלא את הקריטריונים לאבחון מחלה דיכאונית
- או את הסימפטומים אינם נוכחים עבור רוב הזמן, אבל יכולים לבוא וללכת במשך כמה ימים בכל פעם.
דיסתימיה נראה מגיבים באופן שונה לטיפול לעומת דיכאון ומחלות.
- יש פחות עדויות כי פסיכותרפיות עבודה.
- תרופות נוגדות דיכאון עלול להיות קצת עזרה, אבל הם יכולים לקחת חודשים (במקום שבועיים עד ארבעה שבועות) כדי להתחיל לעבוד. כתוצאה מכך, במידה רבה של סבלנות רבה מתבקש הוא את החלק של המטופל והרופא.
אנשים עם דיסתימיה נמצאים בסיכון מוגבר לפתח גם מחלה דיכאונית במלוא מובן מילה על גבי תסמיני הדיכאון המתמשכים שלהם.
זה נקרא לפעמים "דיכאון כפול", כלומר דיסתימיה בתוספת מחלה דיכאונית. אם זה יקרה, אז טיפול עבור מחלה דיכאונית חשוב במיוחד כדי למנוע פיתוח מחלה דיכאונית במלוא מובן המילה כרונית.
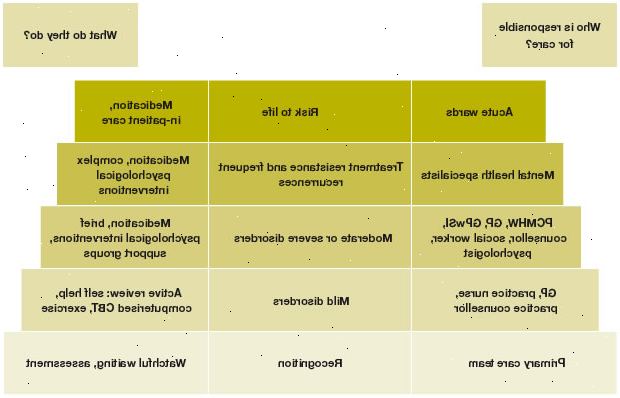
איך פסיכיאטר-יועץ היה לסווג אפיזודה של דיכאון?
פסיכיאטר יקבל החלטה על מספר השאלות.
יש מספר מספיק של סימפטומים כבר היום במשך מספיק זמן כדי לאבחן מחלה דיכאון?
אם זה אינו המקרה, הפסיכיאטר יכול להמליץ על תמיכה מתוך יועץ ולייעץ שהאדם צריך להיבדק כדי לבדוק אם דיכאון חמור יותר מפתחת.
אם יש סימפטומים מספיקים כדי לאבחן מחלה דיכאונית, יש סימפטומים כבר היום במשך שנתיים או יותר?
אם יש להם, האבחנה היא של דכדוך נפש, והדבר עלול להוביל הפסיכיאטר להמליץ על בדיקה של תרופות נוגדות דיכאון, בזוכרנו כי הם עלולים להימשך מספר חודשים לפעול.
האם העיקרית מחלה או משנית?
אם הוא משני, המחלה שגורמת דיכאון תצטרך להיות מטופלים.
האם חלק מהחלה של הפרעה דו קוטבית?
אם כן, הפסיכיאטר עשוי להיות פחות סביר רושמים תרופות נוגדות דיכאון ועשוי לשקול המלצות מייצבי מצב רוח.
האם המחלה נגרמה, או שזה ומתוחזק, על ידי לחץ חמור?
אם זה המקרה, את הסיבות של מתח צריך להיות מטופל, אולי בעזרת עובדת סוציאלית.
האם המטופל יש תוכניות אובדניות?
אם האדם עושה, זה יהיה חשוב עבור הפסיכיאטר כדי לנסות להבטיח שהם יישארו בטוחים. זה יכול להיות על ידי מעורבים חברים או קרובי משפחה, או שיש אחות פסיכיאטרית הקהילה (CPN) לראות את החולה.
כמו כן, ייתכן כי הפסיכיאטר יכול להמליץ על האדם צריך לבוא לבית חולים לתקופה של זמן - אם כי זה רחוק מלהיות בלתי נמנע.
האם המטופל יש תסמינים פסיכוטיים?
תסמינים פסיכוטיים הם הזיות (כגון יכולת לשמוע או לראות משהו שהוא לא שם) ומחשבות שווא (אמונות שווא שהאדם מחזיק מקובעת כאבן).
אם תופעות אלה קיימות, גידול תרופות אנטי-פסיכוטיות בנוסף תרופות נוגדות דיכאון עשויות להיות נחוץ.
האם המטופל יש תסמיני חרדה בולטים?
אם תסמיני חרדה נוכחים, אלה עשויים להשפיע על סוג של תרופות נוגדות דיכאון כי מומלץ למטופל.
תרופות נוגדות דיכאון המשפיעים על סרוטונין (5-HT) מערכת במוח נראים הכי טוב, כגון מעכבי reputake סרוטונין (SSRI).